Paratireóide
Sinônimos em um sentido mais amplo
- Glândulas tireóide acessórias
- Corpos epiteliais
Médica: glândula paratireóide
Inglês: glândulas paratireoides
anatomia
As glândulas paratireoides são quatro glândulas do tamanho de lentes, pesando aproximadamente 40 mg, localizadas atrás da glândula tireoide. Normalmente, dois deles estão no topo (pólo) dos lobos da tireoide, enquanto os outros dois estão no pólo inferior (ver também: Tireoide). As glândulas tireoides inferiores raramente são encontradas no timo ou mesmo no espaço torácico médio entre os pulmões (esse espaço também é conhecido como mediastino). Às vezes, glândulas paratireoides adicionais são encontradas.
Ilustração da tireóide
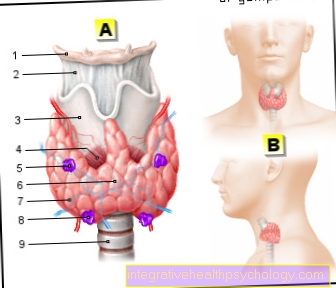
tireoide
- Osso hióide -
Os hyoideum - Cartilagem da tireoide
Membrana do osso hióide -
Membrana tireo-hióidea - Cartilagem da tireoide -
Cartilago tireoidea - Cartilagem cricoide
Músculo da cartilagem tireóide -
Músculo cricotireóide - Paratireóide superior -.
Glândula paratireoide
superior - Constrição da tireoide -
Isthmus glandulae
tireoideae - Tireoide,
lobo direito -
Glandula tireoidea,
Lobus Dexter - Paratireóide inferior -.
Glândula paratireoide
inferior - Traqueia - Traquéia
Você pode encontrar uma visão geral de todas as imagens do Dr. em: ilustrações médicas
função
Em contraste com muitas outras glândulas (por exemplo, o pâncreas = Pâncreas), a glândula paratireóide (glândula paratireoidea) não possui dutos próprios de saída para a secreção que forma, o hormônio Hormônio da paratireóide (curto PTH, também: parathyrin). Portanto, a substância mensageira é liberada (secretada) diretamente no sangue e chega ao seu destino. Este mecanismo de secreção também é conhecido como secreção endócrina. É por isso que as glândulas paratireoides são entrecruzadas por uma densa rede de capilares, cujos capilares possuem uma estrutura especial.
Os capilares são os menores vasos humanos através dos quais uma célula vermelha do sangue (eritrócito) pode passar.
Na glândula paratireóide existem capilares especiais, chamados de fenestrados, cujas células não formam um vaso firmemente fechado, mas têm pequenas lacunas (as chamadas "janelas" de 70 nm) e, assim, permitem que o hormônio passe para a corrente sanguínea sem que os componentes do sangue escapem pode. Os tecidos-alvo, ou seja, o local de ação do hormônio da paratireóide são ossos e rim. Nesse caso, o hormônio peptídico (isto é, é composto de 10 a 100 aminoácidos) intervém de forma reguladora no metabolismo do cálcio. A quantidade de hormônios é controlada por um mecanismo de feedback simples: a quantidade de hormônio liberada depende do Concentração de cálcio No Sangue. As glândulas paratireoides têm seu próprio "sensor de cálcio" para isso.
Se houver falta de Cálcio / cálcio o hormônio da paratireóide é cada vez mais liberado no sangue; se houver cálcio suficiente no sangue, a secreção (liberação) é inibida. O hormônio promove o fornecimento de cálcio por meio de dois mecanismos: O cálcio é liberado do osso pela degradação das células, os osteoclastos. Estes são estimulados / ativados pelo hormônio da paratireóide. No rim, o hormônio evita que o cálcio em excesso seja excretado na urina: (Faz com que o cálcio seja reabsorvido da urina primária produzida nos rins e fornecida ao organismo.) Reduz a excreção de cálcio na urina. Este efeito é reforçado indiretamente, promovendo a formação de Vitamina D, que também reduz a excreção de cálcio pelos rins e, além disso, promove a absorção dos alimentos no intestino. Ambos Hormônios parece que osteoporose (Descalcificação óssea).
A concentração de cálcio no sangue é mantida constante dentro de limites estreitos de 2,5 mmol por litro. Além disso, o PTH (hormônio da paratireóide) promove a excreção de fosfato sobre o rim.
Distúrbios da paratireoide
o Paratireóide é vital; uma ausência completa (agenesia) é incompatível com a vida. A remoção acidental ou dano às células epiteliais durante a cirurgia da tireoide ou hipoatividade (hipoparatireoidismo) pode ter consequências graves: A queda nos níveis de cálcio no sangue leva à hipocalcemia, que é caracterizada por convulsões e superexcitabilidade geral do Musculatura torna perceptível.
No entanto, a hiperfunção das glândulas paratireoides não é menos perigosa: inicialmente, ela se manifesta por meio de fadiga rápida, fraqueza muscular, depressões e ansiedade. A inflamação do pâncreas também é comum (Pancreatite) e úlceras do estômago (Úlcera) em. Em casos graves, existe uma ameaça de risco de vida crise hipercalcêmica com calcificações dos pulmões, rins e estômago. Daí o nome "pedra, dor na perna, estômago".
As causas da hiperfunção são chamadas de hiperparatireoidismo primário se forem causadas por uma doença das próprias glândulas paratireoides. A causa subjacente mais comum é um tumor benigno (conhecido como adenoma). O hiperparatireoidismo é hereditário no quadro clínico de Neoplasia endócrina múltipla (curto HOMENS) causado por um aumento (hiperplasia) das glândulas paratireoides e tumores na glândula pituitária (glândula pituitária), o pâncreas, o Intestino delgado bem como vários outros órgãos. Em contraste com isso, fala-se de hiperparatreoidismo secundário quando o equilíbrio do cálcio perturbado não é causado pelas próprias glândulas paratireoides, mas por outras doenças. Na maioria dos casos, uma doença renal está em primeiro plano, o que leva a uma perda tão elevada de cálcio que uma secreção aumentada de hormônio da paratireóide é necessária para fornecer as quantidades necessárias de cálcio. Como resultado, há crescimento excessivo (hiperplasia) com a seguinte função excessiva das células epiteliais. Os sintomas correspondem amplamente aos do hiperparatireoidismo primário. Danos ao sistema esquelético são frequentemente causados pelo aumento da liberação de cálcio dos ossos, resultando em descalcificação óssea (osteoporose) A doença não se baseia em precocemente Valores de laboratório (aumento do cálcio no sangue) reconhecido, a degradação do tecido ósseo provoca uma tendência a fracturas espontâneas. Segundo sua primeira descrição, o professor de anatomia v. Recklinghausen, o quadro completo da doença é conhecido como Osteodystrophia generalisata (destruição generalizada do osso) desde 1891.